एंडोमेट्रियम ऊतक है जो आंतरिक रूप से गर्भाशय को जोड़ता है और इसकी मोटाई रक्त प्रवाह में हार्मोन की एकाग्रता की भिन्नता के अनुसार मासिक धर्म चक्र में बदलती है।
यह एंडोमेट्रियम में है कि भ्रूण का प्रत्यारोपण होता है, गर्भावस्था शुरू होता है, लेकिन इसके लिए, एंडोमेट्रियम में आदर्श मोटाई होनी चाहिए और रोग का कोई संकेत नहीं होना चाहिए। जब कोई निषेचन नहीं होता है, ऊतक का विघटन होता है, मासिक धर्म की विशेषता होती है।

चरणों में एंडोमेट्रियल परिवर्तन
एंडोमेट्रियम की मोटाई हर महीने प्रजनन आयु की सभी महिलाओं में भिन्न होती है, मासिक धर्म चक्र के चरणों की विशेषता:
- प्रजनन चरण: मासिक धर्म के तुरंत बाद एंडोमेट्रियम पूरी तरह से विलुप्त हो जाता है और आकार में वृद्धि के लिए तैयार होता है, इस चरण को प्रजनन कहा जाता है, और इस अवधि में एस्ट्रोजेन कोशिकाओं की रिहाई को बढ़ावा देता है जो इसकी मोटाई, साथ ही रक्त वाहिकाओं को बढ़ाता है और एक्सोक्राइन ग्रंथियां।
- गुप्त चरण : उपचारात्मक चरण में, जो उपजाऊ अवधि के दौरान होता है, एस्ट्रोजन और प्रोजेस्टेरोन एंडोमेट्रियम को भ्रूण के प्रत्यारोपण और पोषण के लिए आवश्यक सभी पोषक तत्वों का कारण बनता है। यदि निषेचन होता है और भ्रूण एंडोमेट्रियम में रह सकता है, तो उसके उपजाऊ दिन के दौरान एक गुलाबी 'निर्वहन' या कॉफी के मैदान मनाए जा सकते हैं, लेकिन यदि कोई निषेचन नहीं होता है, तो कुछ दिनों के बाद महिला मासिक धर्म हो जाएगी। निषेचन और घोंसले के लक्षणों को पहचानना सीखें।
- मासिक धर्म चरण: यदि प्रजनन अवधि उपजाऊ अवधि के दौरान नहीं होती है, जो तब होता है जब एंडोमेट्रियम मोटा होता है, तो यह ऊतक अब मासिक धर्म चरण में प्रवेश करेगा और रक्त प्रवाह में हार्मोन की अचानक गिरावट और सिंचाई में कमी के कारण मोटाई में कमी आएगी कपड़े का ये परिवर्तन एंडोमेट्रियम को धीरे-धीरे गर्भाशय की दीवार से मुक्त करने का कारण बनते हैं, जिससे रक्तस्राव में वृद्धि होती है जिसे हम मासिक धर्म से जानते हैं।
एंडोमेट्रियम का मूल्यांकन स्त्री रोग संबंधी इमेजिंग, जैसे पेल्विक अल्ट्रासोनोग्राफी, कोलोस्कोपी, और एमआरआई द्वारा किया जा सकता है, उदाहरण के लिए, जहां स्त्री रोग विशेषज्ञ बीमारी के लक्षणों या ऊतक में परिवर्तन के लिए जांच करता है। स्त्री रोग विशेषज्ञ द्वारा अनुरोध की गई अन्य परीक्षाओं को जानें।
गर्भावस्था में एंडोमेट्रियम
गर्भ धारण करने के लिए आदर्श एंडोमेट्रियम वह है जो लगभग 8 मिमी का मापता है और गुप्त चरण में होता है, क्योंकि 6 मिमी से कम मापने वाला पतला या एट्रोफिक एंडोमेट्रियम, बच्चे को विकसित करने में सक्षम नहीं होता है। ठीक एंडोमेट्रिक्स का मुख्य कारण प्रोजेस्टेरोन की कमी है, लेकिन यह गर्भपात या इलाज के बाद गर्भनिरोधक उपयोग, शिशु गर्भाशय और घावों के कारण भी हो सकता है।
न्यूनतम गर्भावस्था मोटाई 8 मिमी है और आदर्श मोटाई लगभग 18 मिमी है। ऐसी महिलाओं में जहां यह स्वाभाविक रूप से नहीं होता है, डॉक्टर गर्भाशय में भ्रूण के प्रत्यारोपण को सुविधाजनक बनाने के लिए एंडोमेट्रियल मोटाई बढ़ाने के लिए अपट्रोगेन, इवोकानल या डुप्स्टन जैसे हार्मोनल दवाओं के उपयोग को निर्धारित कर सकते हैं।
रजोनिवृत्ति के बाद एंडोमेट्रियम की संदर्भ मोटाई 5 मिमी है, जिसे ट्रांसवागिनल अल्ट्रासोनोग्राफी पर देखा जा सकता है। इस चरण में, जब मोटाई 5 मिमी से अधिक हो तो डॉक्टर महिला का बेहतर मूल्यांकन करने के लिए अन्य परीक्षणों की एक श्रृंखला मांगेगा और अन्य संकेतों के प्रति सतर्क रहेंगे जो एंडोमेट्रियल कैंसर, पॉलीप, हाइपरप्लासिया या एडेनोमायोसिस जैसी संभावित बीमारियों को प्रकट कर सकते हैं, उदाहरण के लिए ।

एंडोमेट्रियम को प्रभावित करने वाली प्रमुख बीमारियां
एंडोमेट्रियम का परिवर्तन रोगों के कारण हो सकता है जिनके इलाज और हार्मोन के उपयोग के साथ नियंत्रित किया जा सकता है, और कुछ मामलों में, सर्जरी। प्रत्येक बीमारी की जटिलताओं से बचने, गर्भाशय के स्वास्थ्य को बनाए रखने और गर्भवती होने की संभावनाओं को बढ़ाने के लिए चिकित्सा निगरानी आवश्यक है। एंडोमेट्रियम से संबंधित सबसे आम बीमारियां हैं:
1. एंडोमेट्रियल कैंसर
एंडोमेट्रियम को प्रभावित करने वाली सबसे आम बीमारी एंडोमेट्रियल कैंसर है। यह आसानी से खोजा जा सकता है क्योंकि इसका मुख्य लक्षण मासिक धर्म से खून बह रहा है। उन महिलाओं के मामले में जो पहले से ही रजोनिवृत्ति पारित कर चुके हैं और 1 साल तक मासिक धर्म नहीं बना चुके हैं, लक्षण जल्द ही माना जाता है।
उन लोगों के लिए जो अभी तक रजोनिवृत्ति तक नहीं पहुंचे हैं, मुख्य लक्षण मासिक धर्म के दौरान खोए गए रक्त की बढ़ी हुई मात्रा है। आपको इन संकेतों पर ध्यान देना होगा और जल्द ही एक स्त्री रोग विशेषज्ञ की तलाश करनी होगी, क्योंकि जितनी जल्दी समस्या की खोज की जाती है, उतना अधिक इलाज की संभावना अधिक होती है। एंडोमेट्रियल कैंसर की पहचान कैसे करें सीखें।
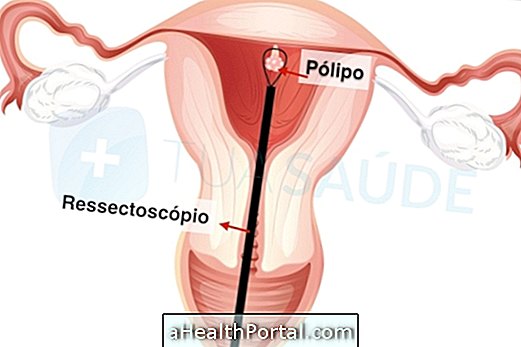
एंडोमेट्रियल पॉलीप
एंडोमेट्रियम के क्षेत्र में स्थित पॉलीप्स सौम्य और आसानी से ध्यान दिए जाते हैं क्योंकि यह मासिक धर्म से पहले या बाद में या गर्भवती होने में कठिनाई जैसे लक्षणों को उत्पन्न करता है। रजोनिवृत्ति के बाद यह परिवर्तन सबसे आम है और आमतौर पर महिलाओं में टैमॉक्सिफेन जैसी दवाएं लेती हैं।
अधिकांश समय इस बीमारी को अल्ट्रासाउंड पर खोजा जाता है जो इसकी मोटाई में वृद्धि दिखाता है। उपचार स्त्री रोग विशेषज्ञ की पसंद है लेकिन सर्जरी के माध्यम से पॉलीप निकासी के साथ किया जा सकता है, खासकर यदि महिला युवा है और गर्भवती बनना चाहती है, लेकिन कई मामलों में सर्जरी करने के लिए आवश्यक नहीं है, न ही हार्मोनल दवाएं लेना आवश्यक है, किसी भी बदलाव की जांच के लिए हर 6 महीने का मामला।
3. एंडोमेट्रियल हाइपरप्लासिया
बढ़ी एंडोमेट्रियल मोटाई को एंडोमेट्रियल हाइपरप्लासिया कहा जाता है, जो 40 साल की उम्र के बाद अधिक आम है। इसका मुख्य लक्षण मासिक धर्म की अवधि के बाहर खून बह रहा है, दर्द, पेट के पेटी और गर्भाशय के विस्तार के अलावा, जिसे एक ट्रांसवागिनल अल्ट्रासोनोग्राफी पर देखा जा सकता है।
कई प्रकार के एंडोमेट्रियल हाइपरप्लासिया हैं और सभी कैंसर से संबंधित नहीं हैं। आपके उपचार में सबसे गंभीर मामलों में हार्मोनल दवाएं, इलाज, या सर्जरी शामिल हो सकती है। एंडोमेट्रियल हाइपरप्लासिया के बारे में और जानें ..
4. एडेनोमायोसिस
एडेनोमायोसिस तब होता है जब गर्भाशय की दीवारों के अंदर ऊतक आकार में बढ़ता है जिससे मासिक धर्म और ऐंठन के दौरान भारी रक्तस्राव जैसे लक्षण होते हैं, जो महिला के जीवन में बाधा डालते हैं, साथ ही घनिष्ठ संपर्क, कब्ज और पेट के सूजन के दौरान दर्द भी होते हैं। इसके कारण पूरी तरह से ज्ञात नहीं हैं, लेकिन स्त्री रोग संबंधी सर्जरी या सीज़ेरियन डिलीवरी के कारण हो सकता है, उदाहरण के लिए, गर्भावस्था के बाद एडेनोमायोसिस उत्पन्न हो सकता है।
गर्भावस्था को हटाने के लिए गर्भनिरोधक, आईयूडी प्लेसमेंट या शल्य चिकित्सा के उपयोग के साथ उपचार किया जा सकता है, सबसे गंभीर मामलों में, जब लक्षण बहुत असुविधाजनक होते हैं और जब हार्मोनल दवाओं के उपयोग के लिए contraindication होता है। एडेनोमायोसिस के बारे में और जानें।